Les pandémies, le climat, et l'écologie sont intrinsèquement liés. Les maladies et déplacements de populations engendrés par les dérèglements écologiques et climatiques, touchent aussi bien la faune sauvage que l'espèce humaine. Ces bouleversements créent aussi des conditions idéales pour la prolifération d'indésirables tels quels que tiques ou moustiques, le développement de bactéries potentiellement mortelles, et la fonte du pergélisol libère d'anciens agents pathogènes enfouis dans les sols jusque-là gelés. Tout cela génère des maladies, voire des pandémies faute d'intervention. Cet article aborde des liens un peu moins évidents qui peuvent être établis entre maladies infectieuses et crise écologique et climatique, comment se déclenchent nombre de pandémies, et comment en luttant contre les destructions environnementales, on peut aussi éviter une prochaine pandémie.

1. Les pandémies commencent avec les animaux sauvages

Quelles sont les similarités entre COVID-19, SARS, MERS, Ebola, grippe porcine (H1N1), maladie de Lyme, fièvre du Nil occidental, et VIH/SIDA ?
Tous étaient des virus d'origine animale avant d'être transmis à l'homme. Les ancêtres du VIH/SIDA et du virus Ebola ont d'abord été identifiés chez des chimpanzés, et la fièvre du Nil occidental et la grippe porcine ont été découvertes pour la première fois chez les oiseaux. (La grippe porcine, aussi connue sous le nom de fièvre ou virus H1N1 affectait les oiseaux à l'origine, puis les porcs, pour finalement devenir transmissible à l'homme.) Quant aux autres maladies, elles affectaient des chauves-souris à l'origine.
Dans le cas du COVID-19, il y a tout lieu de penser qu'une chauve-souris porteuse du virus (1) aurait été en contact étroit avec d'autres animaux sauvages (très probablement de pauvres civettes et pangolins en cage) qui auraient alors été en contact avec, voire mangés par un être humain, et l'auraient infecté. (2)(3) Avions et bateaux de croisière ont ensuite propagé la maladie dans le monde entier, et on connait la suite de l'histoire.
2. Le monde sauvage est un rempart contre les maladies. Nous le détruisons.
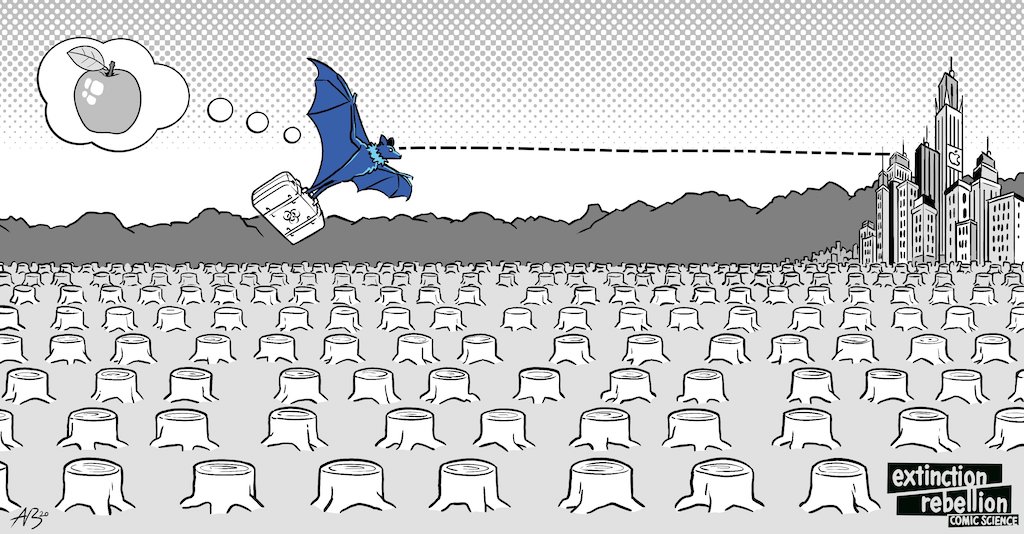
Dans un milieu naturel équilibré, les maladies des animaux sauvages circulent essentiellement dans la nature, et n'atteignent pas l'homme, la diversité des plantes et des animaux protégeant les humains contre les infections. (4)(5) C'est en grande partie dû au fait que la plupart des animaux sauvages (y compris les civettes, les pangolins, et la plupart des oiseaux et des chauves-souris mentionnés) ont peur des humains, et font tout pour les éviter. D'autant qu'il y a tellement d'animaux sauvages à infecter que les virus et bactéries n'ont pas besoin d'être hébergés par des hôtes humains.
Mais quand on détruit la Nature, qu'on rase des forêts pour exploiter le sol, qu'on construit des routes et qu'on installe des gazoducs dans des régions sauvages, qu'on construit des barrages, et qu'on détourne des rivières dont les animaux dépendent, cela tue ces animaux. Ces communautés d'animaux sont éclatées, et les survivants sont stressés, ont faim, de parfaits incubateurs de maladies, qui se retrouvent alors à s'aventurer plus près des humains pour chercher de la nourriture.
Les scientifiques estiment donc que c'est la raison pour laquelle la réduction des espaces sauvages et les épidémies vont de pair. (6)(7)(8) La destruction de la nature favorise la prolifération de maladies contagieuses chez les animaux sauvages, qui nous les transmettent ensuite.
3. La crise climatique augmente la prolifération des maladies
Les maladies d'origine animale comme la maladie de Lyme, le paludisme, la fièvre du Nil occidental et la dengue ont déjà atteint de nouvelles régions. Le fait que les étés soient plus longs et plus chauds, les hivers plus doux, et les précipitations annuelles plus importantes, fait que les tiques, moustiques et puces porteurs de ces maladies migrent et s'installent aussi dans des zones qui leur étaient auparavant inhospitalières. (9)(10)
A titre d'exemple, on peut citer l'Europe, qui a connu une forte recrudescence de cas de fièvre du Nil occidental, après des records de chaleur historiques, (11)(9) alors qu'en Amérique du Nord, les hivers plus chauds ont provoqué l'extension considérable des populations de tiques, faisant entrer le nom de la maladie de Lyme dans le vocabulaire commun. (12)(13)(14)
De même que pour les maladies d'origine animale, des températures plus élevées et des conditions climatiques extrêmes favorisent la prolifération des maladies diarrhéiques comme la salmonelle et la campylobactériose, les températures plus élevées permettant aux bactéries de se multiplier plus rapidement, tandis que les conditions météorologiques extrêmes provoquant inondations, débordements d'eaux usées et mares d'eau stagnante, en font de parfaits foyers de reproduction pour les bactéries. (15)(16)(17)

Plus la Terre se réchauffe, et moins les parasites porteurs de maladies meurent lors des hivers devenus plus chauds. Les étés plus longs et plus chauds, les inondations, et les fortes pluies fournissent aux bactéries et aux parasites des conditions de reproduction idéales, contribuant ainsi à favoriser la prolifération de maladies.
4. La pollution de l'air affaiblit notre système immunitaire
Beaucoup de gens savent que la pollution atmosphérique aggrave l'asthme et les maladies cardiaques (18)(19), mais saviez-vous qu'elle est aussi responsable de décès dus à des maladies infectieuses ?
Chez les patients atteints de COVID-19, le taux de mortalité des patients exposés à la pollution de l'air était supérieur de 8 %, même en tenant compte de l'âge, de la santé et de la richesse des patients, de la disponibilité des services de santé, de la densité de population de leurs lieux de résidence ,et du fait qu'ils vivaient auparavant dans des zones polluées. On retrouve cette corrélation entre exposition à la pollution atmosphérique, et taux de mortalité plus élevés dans le contexte du SRAS (20) et de la pneumonie (21).
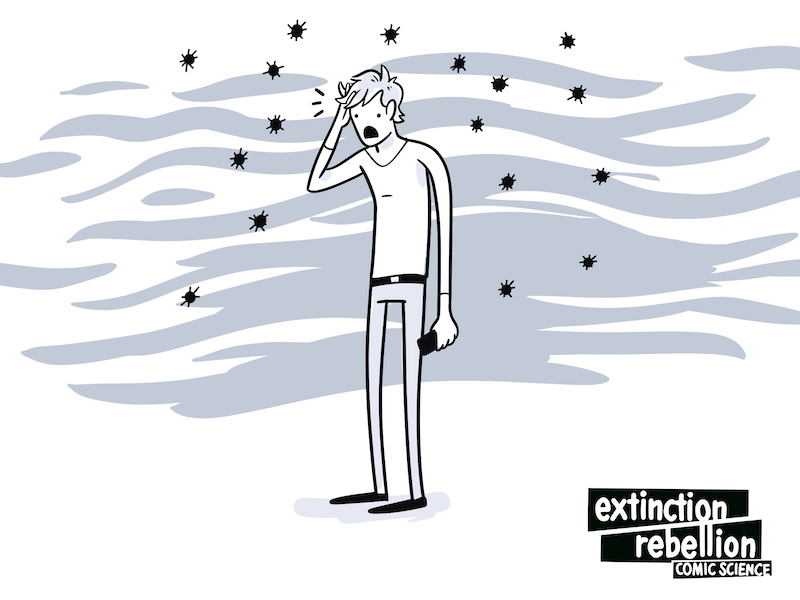
La pollution de l'air - même si nous n'y avons été exposés que dans notre enfance - nous rend plus vulnérables à de nombreuses maladies tout au long de notre vie. Et les personnes qui sont plus susceptibles de les contracter, sont aussi plus susceptibles de les propager. La pollution atmosphérique entre déjà en ligne de compte dans les taux de mortalité attribuables à la pandémie de COVID-19, cela pourrait être plus grave la prochaine fois.
6. Des maladies vont continuer d'émerger de la fonte des sols gelés
Pendant la canicule d'août 2016, de l'anthrax a été libéré suite au dégèl de terres que l'on pensait éternellement gelées : le permafrost (ou pergélisol). L'anthrax ainsi libéré a tué un garçon de 12 ans, infecté au moins 20 autres personnes, et tué plus de 2 300 rennes dans la région. Il s'agissait de la première épidémie de la région en 75 ans (22)
Cela s'est passé dans une région reculée de la Sibérie.(22) Si cela avait eu lieu dans une ville (ou même dans un village de l'Arctique), cela aurait pu être bien pire.
La crise climatique provoque le dégèl du permafrost. Et cela va très vite.(23). Beaucoup de gens craignent que des agents pathogènes piégés dans ces sols auparavant gelés, et responsables de maladies telles que la polio, le charbon, la variole et la grippe espagnole - soient aussi libérés. (24)
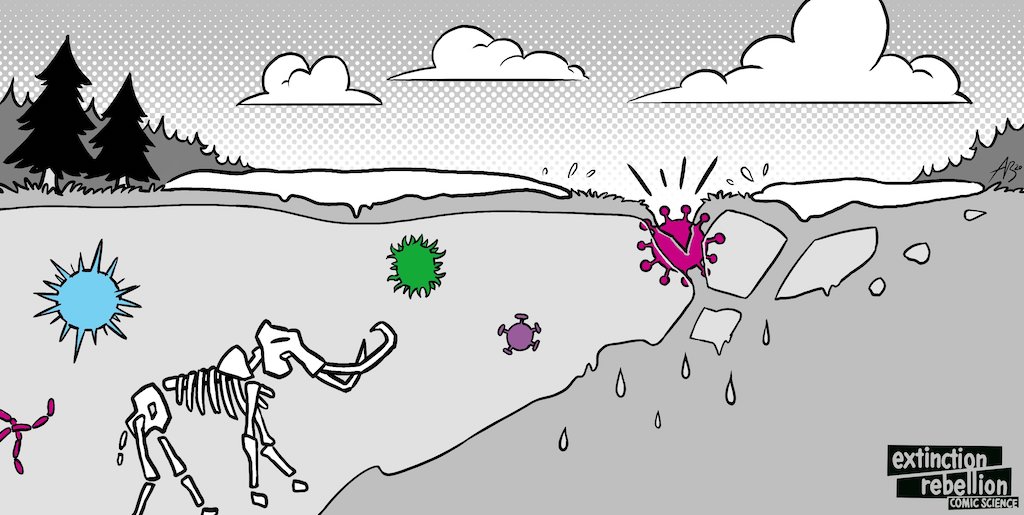
La Préhistoire s'étend sur une longue période. Nous n'avons ni données, ni stratégies, ni vaccins, ni même de noms pour les maladies qui ont affecté nos ancêtres. Il n'y a aucune raison de croire que ces maladies anciennes seraient moins infectieuses ou mortelles que celles contre lesquelles nous luttons aujourd'hui.
6. Nous pouvons lutter contre les pandémies
Lutter contre la crise écologique et climatique, c'est lutter contre la destruction de l'environnement. Cela veut dire lutter contre les conditions météorologiques extrêmes, et contre la pollution. Cela signifie aussi laisser dans les sols, et les combustibles fossiles, et les agents pathogènes emprisonnés dans les terres gelées, que la combustion d'énergies fossiles libérerait.
Il est trop tard pour stopperr la pandémie de COVID-19, mais en luttant pour l'environnement, on peut lutter contre l'émergence d'une prochaine pandémie.
Pour Extinction Rebellion cette lutte porte un nom : la rébellion. N'hésitez pas à nous rejoindre pour relayer la vérité sur les pandémies, la pollution, le climat, la destruction de l'environnement, et sur comment et pourquoi ce système délétère engendrera plus de pandémies.
Commencez dès maintenant ! La prochaine fois que vous évoquerez la pandémie dans une discussion, ne manquez pas de soulever les problématiques environnementales qui y sont liées, de façon bien plus directe que les gens ne peuvent le croire.
Écrit parAlbert Carter et le groupe de travail Comic Science d'XR. Illustrations : Comic Science.
Sources
-
Andersen, K. G., Rambaut, A., Lipkin, W. I., Holmes, E. C., & Garry, R. F. (2020). The proximal origin of SARS-CoV-2. Nature Medicine, 26(4), 450–452. https://doi.org/10.1038/s41591-020-0820-9
-
Berger, K. (2020, March 12). The Man Who Saw the Pandemic Coming - Issue 83: Intelligence. Retrieved July 08, 2020, from https://nautil.us/issue/83/intelligence/the-man-who-saw-the-pandemic-coming
-
Zhang, T., Wu, Q., & Zhang, Z. (2020). Probable Pangolin Origin of SARS-CoV-2 Associated with the COVID-19 Outbreak. Current Biology, 30(7), 1346–1351.e2. https://doi.org/10.1016/j.cub.2020.03.022
-
Ostfeld, R. S., & Keesing, F. (2012). Effects of Host Diversity on Infectious Disease. Annual Review of Ecology, Evolution, and Systematics, 43(1), 157–182. https://doi.org/10.1146/annurev-ecolsys-102710-145022
-
Swaddle, J. P., & Calos, S. E. (2008). Increased Avian Diversity Is Associated with Lower Incidence of Human West Nile Infection: Observation of the Dilution Effect. PLoS ONE, 3(6), e2488. https://doi.org/10.1371/journal.pone.0002488
-
Morand, S., Jittapalapong, S., Suputtamongkol, Y., Abdullah, M. T., & Huan, T. B. (2014). Infectious Diseases and Their Outbreaks in Asia-Pacific: Biodiversity and Its Regulation Loss Matter. PLoS ONE, 9(2), e90032. https://doi.org/10.1371/journal.pone.0090032
-
Jones, K., Patel, N., Levy, M. et al. Global trends in emerging infectious diseases. Nature 451, 990–993 (2008). https://doi.org/10.1038/nature06536
-
Keesing, F., Belden, L. K., Daszak, P., Dobson, A., Harvell, C. D., Holt, R. D., Hudson, P., Jolles, A., Jones, K. E., Mitchell, C. E., Myers, S. S., Bogich, T., & Ostfeld, R. S. (2010). Impacts of biodiversity on the emergence and transmission of infectious diseases. Nature, 468(7324), 647–652. https://doi.org/10.1038/nature09575
-
Semenza, J. C., & Suk, J. E. (2017). Vector-borne diseases and climate change: a European perspective. FEMS Microbiology Letters, 365(2). https://doi.org/10.1093/femsle/fnx244
-
Centers for Disease Control and Prevention. (n.d.). Climate Change and Public Health - Disease Vectors | CDC. Climate Effects on Health: Diseases Carried by Vectors. Retrieved May 27, 2020, from https://www.cdc.gov/climateandhealth/effects/vectors.htm
-
Burki, T. (2018). Increase of West Nile virus cases in Europe for 2018. The Lancet, 392(10152), 1000. https://doi.org/10.1016/s0140-6736(18)32286-4
-
Sonenshine, D. (2018). Range Expansion of Tick Disease Vectors in North America: Implications for Spread of Tick-Borne Disease. International Journal of Environmental Research and Public Health, 15(3), 478. https://doi.org/10.3390/ijerph15030478
-
Eisen, R. J., Eisen, L., Ogden, N. H., & Beard, C. B. (2015). Linkages of Weather and Climate WithIxodes scapularisandIxodes pacificus(Acari: Ixodidae), Enzootic Transmission ofBorrelia burgdorferi, and Lyme Disease in North America. Journal of Medical Entomology, 53(2), 250–261. https://doi.org/10.1093/jme/tjv199
-
Hahn, M. B., Jarnevich, C. S., Monaghan, A. J., & Eisen, R. J. (2016). Modeling the Geographic Distribution ofIxodes scapularisandIxodes pacificus(Acari: Ixodidae) in the Contiguous United States. Journal of Medical Entomology, 53(5), 1176–1191. https://doi.org/10.1093/jme/tjw076
-
Yun, J., Greiner, M., Höller, C. et al. Association between the ambient temperature and the occurrence of human Salmonella and Campylobacter infections. Sci Rep 6, 28442 (2016). https://doi.org/10.1038/srep28442
-
Centers for Disease Control and Prevention. (n.d.). Climate Change and Public Health - Disease Vectors | CDC. Climate Effects on Health: Food and Waterborne Diarrheal Disease. Retrieved May 27, 2020, from https://www.cdc.gov/climateandhealth/effects/food_waterborne.htm
-
Levy, K., Woster, A. P., Goldstein, R. S., & Carlton, E. J. (2016). Untangling the Impacts of Climate Change on Waterborne Diseases: a Systematic Review of Relationships between Diarrheal Diseases and Temperature, Rainfall, Flooding, and Drought. Environmental Science & Technology, 50(10), 4905–4922. https://doi.org/10.1021/acs.est.5b06186
-
Cohen, A., Ross Anderson, H., Ostro, B., Pandey, K., Krzyzanowski, M., Künzli, N., Gutschmidt, K., Pope, A., Romieu, I., Samet, J. and Smith, K., 2005. The Global Burden of Disease Due to Outdoor Air Pollution. Journal of Toxicology and Environmental Health, Part A, 68(13-14), pp.1301-1307.https://doi.org/10.1080/15287390590936166
-
Cohen, A. J., Brauer, M., Burnett, R., Anderson, H. R., Frostad, J., Estep, K., … Forouzanfar, M. H. (2017). Estimates and 25-year trends of the global burden of disease attributable to ambient air pollution: an analysis of data from the Global Burden of Diseases Study 2015. The Lancet, 389(10082), 1907–1918. https://doi.org/10.1016/s0140-6736(17)30505-6
-
Cui, Y., Zhang, Z.-F., Froines, J., Zhao, J., Wang, H., Yu, S.-Z., & Detels, R. (2003). Air pollution and case fatality of SARS in the People’s Republic of China: an ecologic study. Environmental Health, 2(1). https://doi.org/10.1186/1476-069x-2-15
-
Neupane, B., Jerrett, M., Burnett, R., Marrie, T., Arain, A. and Loeb, M., 2010. Long-Term Exposure to Ambient Air Pollution and Risk of Hospitalization with Community-acquired Pneumonia in Older Adults. American Journal of Respiratory and Critical Care Medicine, 181(1), pp.47-53, https://doi.org/10.1164/rccm.200901-0160OC
-
(2016, August 2) Russia anthrax outbreak affects dozens in north Siberia, BBC News, Accessed 2020, July 8. https://www.bbc.com/news/world-europe-36951542
-
Farquharson, L. M., Romanovsky, V. E., Cable, W. L., Walker, D. A., Kokelj, S. V., & Nicolsky, D. (2019). Climate Change Drives Widespread and Rapid Thermokarst Development in Very Cold Permafrost in the Canadian High Arctic. Geophysical Research Letters, 46(12), 6681–6689. https://doi.org/10.1029/2019gl082187
-
Goudarzi, S. (2016). What Lies Beneath. Scientific American, 315(5), 11–12. https://doi.org/10.1038/scientificamerican1116-11